Definicja choroby. Przyczyny choroby
Zwyrodnienie stawu skroniowo-żuchwowego (Zwyrodnienie SSŻ) to przewlekła choroba degeneracyjna, w której dochodzi do postępującego niszczenia chrząstki stawowej, kości oraz tkanek otaczających staw łączący kość skroniową z żuchwą. W miarę rozwoju choroby staw traci swoją elastyczność i zdolność do płynnych ruchów.
Podczas poruszania żuchwą pacjent może odczuwać trzaski, przeskakiwanie, ból lub uczucie sztywności. Z czasem ruchy żuchwy stają się coraz bardziej ograniczone, co utrudnia żucie, mówienie i szerokie otwieranie ust. W zaawansowanych przypadkach może dojść do przemieszczenia żuchwy i zniekształcenia rysów twarzy.
Czym różni się zapalenie stawu skroniowo-żuchwowego od zwyrodnienia stawu skroniowo-żuchwowego
Warto podkreślić, że zapalenie stawu skroniowo-żuchwowego (artretyzm SSŻ) i zwyrodnienie stawu skroniowo-żuchwowego (artroza SSŻ) to dwa odrębne schorzenia, choć dotyczą tego samego stawu.
Artretyzm SSŻ jest procesem zapalnym, który może być wywołany infekcją, urazem lub chorobą autoimmunologiczną. Objawia się bólem, obrzękiem, zaczerwienieniem skóry w okolicy stawu, jej ociepleniem oraz ograniczeniem ruchomości żuchwy.
Artroza SSŻ natomiast ma charakter zwyrodnieniowy i polega na stopniowym niszczeniu chrząstki stawowej oraz przebudowie struktur kostnych. Najczęściej rozwija się wskutek starzenia się organizmu, przeciążeń, wad zgryzu lub urazów. Objawia się bólem przy ruchach żuchwy, trzaskami, zgrzytaniem, ograniczoną ruchomością oraz w późniejszym okresie — deformacją stawu i zmianą kształtu żuchwy.
Częstość występowania zwyrodnienia stawu skroniowo-żuchwowego
Zwyrodnienie stawu skroniowo-żuchwowego (SSŻ) to stosunkowo częsta choroba, szczególnie u osób po 40. roku życia. Z wiekiem elastyczność chrząstki stawowej maleje, a zdolność do regeneracji tkanek stawu stopniowo się pogarsza, co sprzyja rozwojowi zmian zwyrodnieniowych.
Badania pokazują, że kobiety chorują na artrozę SSŻ częściej niż mężczyźni. Przyczyną mogą być zmiany hormonalne, zwłaszcza spadek poziomu estrogenów w okresie menopauzy, który wpływa na metabolizm chrząstki i kości. Dodatkowo kobiety częściej zmagają się z zaburzeniami zgryzu, napięciem mięśni żucia i bruksizmem, co dodatkowo obciąża staw skroniowo-żuchwowy.
Przyczyny zwyrodnienia stawu skroniowo-żuchwowego
Główne przyczyny zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) związane są z naturalnym procesem starzenia, urazami oraz przeciążeniem struktur stawu.
- Starzenie się organizmu – z wiekiem chrząstka stawowa stopniowo traci elastyczność, nawodnienie i zdolność do regeneracji. W efekcie szybciej się ściera, a krążek stawowy oraz głowa żuchwy ulegają deformacji.
- Urazy – silne uderzenia, stłuczenia lub złamania w obrębie żuchwy mogą bezpośrednio uszkodzić powierzchnie stawowe i zapoczątkować procesy zwyrodnieniowe.
- Nadmierne obciążenie stawu – powtarzające się przeciążenia wynikające z bruksizmu, nieprawidłowego zgryzu, braków zębowych (zwłaszcza trzonowych dolnych) lub źle dopasowanych protez prowadzą do nierównomiernego rozkładu sił żucia. W takich sytuacjach artroza SSŻ może pojawić się nawet u młodych dorosłych.
- Choroby autoimmunologiczne – schorzenia takie jak reumatoidalne zapalenie stawów czy zesztywniające zapalenie stawów kręgosłupa (choroba Bechterewa) mogą wtórnie uszkadzać staw skroniowo-żuchwowy, nasilając procesy degeneracyjne.
Warto podkreślić, że czynniki te często działają jednocześnie — na przykład uraz w połączeniu z bruksizmem lub wadą zgryzu znacząco przyspiesza rozwój zmian zwyrodnieniowych.
W przypadku wystąpienia podobnych objawów skonsultuj się z lekarzem. Nie stosuj samoleczenia – to niebezpieczne dla Twojego zdrowia!
Objawy zwyrodnienia stawu skroniowo-żuchwowego
Główne objawy zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) rozwijają się powoli i z czasem ulegają nasileniu:
- Ból w okolicy stawu – nasila się podczas żucia, mówienia lub szerokiego otwierania ust; początkowo jest przerywany, z czasem może stać się przewlekły;
- Ograniczona ruchomość żuchwy – trudność w otwarciu ust szerzej niż na 3–3,5 cm, a w zaawansowanych przypadkach nawet mniej;
- Trzaski, chrzęst i zgrzytanie w stawie – pojawiają się przy otwieraniu i zamykaniu ust, wynikają z tarcia między zdeformowanymi powierzchniami stawowymi;
- Nadmierne napięcie i zmęczenie mięśni żucia – pacjent odczuwa sztywność w okolicy policzków i skroni, szczególnie po dłuższym mówieniu lub jedzeniu;
- Przemieszczenie żuchwy podczas ruchu – przy otwieraniu ust żuchwa może zbaczać na jedną stronę;
- Bóle głowy i twarzy – związane z napięciem mięśni i zaburzoną biomechaniką stawu;
- Szumy uszne, uczucie zatkania uszu lub lekkiego pogorszenia słuchu – spowodowane bliskim położeniem stawu względem przewodu słuchowego zewnętrznego.
Patogeneza zwyrodnienia stawu skroniowo-żuchwowego
Podstawą patogenezy zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) jest stopniowe uszkadzanie chrząstki stawowej i krążka stawowego, co prowadzi do zaburzenia biomechaniki i deformacji powierzchni stawowych.
Na wczesnym etapie staw potrafi kompensować przeciążenia poprzez zwiększoną produkcję mazi stawowej i adaptację tkanek. Z czasem jednak dochodzi do pogorszenia ukrwienia i odżywienia chrząstki, która traci sprężystość, staje się mętna, obrzęknięta, a następnie pęka i ściera się.
Organizm reaguje próbą stabilizacji stawu:
- tworzą się osteofity – kostne wyrośla na brzegach stawu, które mają zwiększyć powierzchnię kontaktu;
- dochodzi do zagęszczenia tkanki kostnej podchrzęstnej, co jednak zmniejsza jej elastyczność i zdolność amortyzacji.
Wraz z postępem choroby krążek stawowy ulega deformacji, a powierzchnie kostne tracą swoją gładkość. Głowa żuchwy stopniowo zmienia kształt – staje się spłaszczona, hakowata lub grzybowata. Nierówne brzegi i kostne narośla dodatkowo uszkadzają chrząstkę, nasilając ból, tarcie i ograniczenie ruchu żuchwy.
Klasyfikacja i etapy rozwoju zwyrodnienia stawu skroniowo-żuchwowego
Zwyrodnienie stawu skroniowo-żuchwowego (SSŻ) klasyfikuje się według dwóch głównych kryteriów – przyczyny powstania (etiologii) oraz obrazu klinicznego choroby.
- Według przyczyny (etiologii):
- Zwyrodnienie pourazowe – rozwija się po urazach żuchwy lub samego stawu, takich jak stłuczenia, złamania lub zwichnięcia, które uszkadzają chrząstkę i przyspieszają proces zwyrodnieniowy;
- Zwyrodnienie degeneracyjne – najczęstsza forma, wynikająca z naturalnego zużycia chrząstki wraz z wiekiem, zaburzeń zgryzu lub przewlekłego przeciążenia stawu;
- Zwyrodnienie reumatoidalne – powstaje w przebiegu reumatoidalnego zapalenia stawów, kiedy proces zapalny obejmuje również stawy skroniowo-żuchwowe.
- Według cech klinicznych:
- Zwyrodnienie asymetryczne – dotyczy tylko jednego stawu (prawego lub lewego), często prowadzi do skrzywienia linii żuchwy i asymetrii twarzy;
- Zwyrodnienie symetryczne – obejmuje oba stawy jednocześnie, zwykle w przebiegu chorób układowych;
- Zwyrodnienie ograniczone – zmiany obejmują wybrane struktury, np. krążek stawowy, głowę żuchwy lub panewkę stawową;
- Zwyrodnienie rozległe (rozpowszechnione) – proces chorobowy obejmuje cały staw i prowadzi do znacznej deformacji oraz utraty ruchomości żuchwy.
Stadia zwyrodnień stawów skroniowo-żuchwowych
Zwyrodnienie stawu skroniowo-żuchwowego (SSŻ) postępuje powoli i przebiega w trzech charakterystycznych etapach, które różnią się nasileniem objawów oraz stopniem zniszczenia struktur stawowych.
- I stadium (początkowe)
- Występują niewielkie zmiany w chrząstce stawowej – traci ona elastyczność, ale zachowuje ciągłość. Pojawia się łagodny, okresowy ból, zwłaszcza podczas żucia lub szerokiego otwierania ust. Ruchomość żuchwy jest lekko ograniczona, mogą występować pojedyncze trzaski lub zgrzytanie. Na tym etapie choroba dobrze reaguje na leczenie zachowawcze.
- II stadium (umiarkowane)
- Chrząstka staje się cieńsza i mniej odporna na obciążenia. Na powierzchniach stawowych pojawiają się nierówności i wyrośla kostne (osteofity). Ból nasila się i staje się częstszy, a ruchomość żuchwy wyraźnie ograniczona. Trzaski i zgrzyty są stałym objawem, często towarzyszy im uczucie sztywności i zmęczenia mięśni żucia.
- III stadium (zaawansowane)
- Dochodzi do całkowitego zniszczenia chrząstki i deformacji stawu. Osteofity są liczne i rozległe, głowa żuchwy zmienia kształt, co powoduje asymetrię twarzy lub przemieszczenie żuchwy. Ból ma charakter przewlekły, często utrzymuje się nawet w spoczynku. Ruchomość żuchwy jest znacznie ograniczona, a otwieranie ust może być możliwe jedynie na kilka milimetrów.
Powikłania zwyrodnienia stawu skroniowo-żuchwowego
W przebiegu zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) dochodzi do postępującej deformacji elementów stawu, co prowadzi do zaburzenia osi żuchwy i nieprawidłowego jej ustawienia względem szczęki. W rezultacie może pojawić się widoczna asymetria twarzy oraz zaburzenia zgryzu.
Stały ból, ograniczona ruchomość żuchwy i uczucie sztywności powodują trudności w mówieniu, żuciu i połykaniu pokarmów, co znacząco obniża komfort życia. W miarę rozwoju choroby przewlekły ból i dyskomfort często prowadzą do zmęczenia, drażliwości, problemów ze snem, a także mogą sprzyjać rozwojowi stanów lękowych i depresyjnych.
Diagnostyka zwyrodnienia stawu skroniowo-żuchwowego
W przypadku podejrzenia zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) należy zgłosić się do dentysty specjalizującego się w diagnostyce i leczeniu schorzeń stawu skroniowo-żuchwowego lub do ortopedy. W razie potrzeby lekarz może skierować pacjenta do chirurga szczękowo-twarzowego (jeśli rozważa się leczenie operacyjne) bądź do reumatologa, gdy podejrzewa się chorobę autoimmunologiczną.
Diagnostyka zwyrodnienia SSŻ obejmuje kilka etapów:
- Zebranie wywiadu (anamneza) – lekarz pyta o występowanie bólu, jego lokalizację i czas trwania, okoliczności nasilania się objawów (np. żucie, ziewanie, stres), a także o urazy, zabiegi stomatologiczne i bruksizm;
- Badanie kliniczne – ocenia się symetrię twarzy, zakres ruchomości żuchwy, obecność trzasków, zgrzytania i bólu podczas palpacji stawu;
- Badania obrazowe i laboratoryjne – służą ocenie struktury stawu i stopnia jego uszkodzenia oraz pomagają wykluczyć inne przyczyny dolegliwości, takie jak stany zapalne, infekcje czy choroby reumatyczne.
Zebranie wywiadu i badanie przedmiotowe
Podczas zbierania wywiadu (anamnezy) lekarz zapyta pacjenta o czynniki, które mogły przyczynić się do rozwoju zwyrodnienia stawu skroniowo-żuchwowego (SSŻ), między innymi o:
- urazy żuchwy lub twarzy w przeszłości;
- zgrzytanie zębami lub silne zaciskanie szczęk (bruksizm);
- wcześniejsze leczenie protetyczne, ekstrakcje zębów lub noszenie aparatu ortodontycznego;
- epizody bólu lub stanu zapalnego w obrębie stawu skroniowo-żuchwowego;
- choroby współistniejące, zwłaszcza reumatoidalne zapalenie stawów, osteoporozę czy choroby endokrynologiczne.
Podczas badania klinicznego lekarz zwróci uwagę na:
- obecność braków w uzębieniu lub wady zgryzu, które mogą powodować przeciążenie stawu;
- tkliwość i obrzęk w okolicy stawu przy palpacji;
- ograniczenie ruchomości żuchwy – trudność w pełnym otwarciu ust, przesuwanie żuchwy na bok;
- stan mięśni żucia i mięśni szyi – ich napięcie, symetrię i reakcję na ucisk;
- ogólną postawę ciała i ułożenie głowy, ponieważ nieprawidłowa postawa może nasilać przeciążenie stawu.
Diagnostyka instrumentalna
W przypadku podejrzenia zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) diagnostyka opiera się na badaniach obrazowych, które pozwalają ocenić zarówno stan struktur kostnych, jak i tkanek miękkich stawu. Najczęściej wykonuje się:
- RTG stawu skroniowo-żuchwowego – to podstawowe badanie, które pozwala wykryć zmiany w strukturze kostnej, takie jak spłaszczenie głowy żuchwy, obecność osteofitów (wyrośli kostnych), zwężenie szpary stawowej lub deformacje powierzchni stawowych;
- Tomografia komputerowa (TK) – umożliwia trójwymiarową ocenę elementów kostnych stawu i dokładne określenie stopnia ich zniszczenia;
- Rezonans magnetyczny (MRI) – pokazuje stan chrząstki stawowej, krążka stawowego oraz tkanek miękkich; pozwala także wykryć obecność stanu zapalnego lub przemieszczenie krążka;
- Artroskopię diagnostyczną – zabieg endoskopowy, w którym lekarz wprowadza do stawu cienki artroskop z kamerą. Pozwala to bezpośrednio obejrzeć struktury wewnątrz stawu i w razie potrzeby pobrać wycinek tkanki (biopsję) do dalszych badań.
Wybór metody diagnostycznej zależy od stopnia zaawansowania choroby i objawów — w prostszych przypadkach wystarcza RTG, natomiast w bardziej złożonych lekarz może zalecić TK, MRI lub artroskopię.
Badania laboratoryjne
Aby wykluczyć inne choroby zapalne stawów oraz schorzenia o podobnych objawach, lekarz może zlecić wykonanie kilku podstawowych badań laboratoryjnych:
- Morfologię krwi (pełną krew) – ocenia ogólny stan organizmu i pozwala wykryć objawy stanu zapalnego, takie jak zwiększona liczba leukocytów (białych krwinek) lub podwyższony poziom białka C-reaktywnego (CRP);
- OB (odczyn Biernackiego) – jego podwyższona wartość wskazuje na obecność przewlekłego procesu zapalnego w organizmie;
- Czynnik reumatoidalny (RF) oraz przeciwciała anty-CCP (ACCP) – badania te wykonuje się w przypadku podejrzenia reumatoidalnego zapalenia stawów (RZS), które może obejmować również staw skroniowo-żuchwowy;
W niektórych przypadkach lekarz może również zlecić badania biochemiczne (np. poziom kwasu moczowego, wapnia, fosforu) lub testy immunologiczne, jeśli podejrzewa chorobę autoimmunologiczną.
Choć wyniki badań laboratoryjnych pomagają w różnicowaniu chorób, to w diagnostyce zwyrodnienia stawu skroniowo-żuchwowego (SSŻ) kluczowe znaczenie mają badanie kliniczne i obrazowe – RTG, tomografia komputerowa (TK) lub rezonans magnetyczny (MRI).
Leczenie zwyrodnienia stawu skroniowo-żuchwowego
Leczenie choroby zwyrodnieniowej stawu skroniowo-żuchwowego (SSŻ) ma charakter wieloetapowy i dobierane jest indywidualnie w zależności od nasilenia objawów, przyczyny choroby oraz wieku pacjenta. Celem terapii jest przede wszystkim złagodzenie bólu, ograniczenie stanu zapalnego, przywrócenie ruchomości żuchwy i zapobieganie dalszemu uszkadzaniu struktur stawowych.
Leczenie zachowawcze
- Niesteroidowe leki przeciwzapalne (NLPZ) – stosowane doustnie lub miejscowo w postaci żeli i maści, pomagają złagodzić ból i obrzęk;
- Fizjoterapia – obejmuje ćwiczenia rozciągające i wzmacniające mięśnie żucia, masaże, ultradźwięki i laseroterapię, które poprawiają krążenie i elastyczność tkanek;
- Aparaty ortopedyczne (szyny, kapy, ortezy) – stabilizują staw, zmniejszają jego przeciążenie i zapobiegają zaciskaniu szczęk podczas snu;
- Edukacja pacjenta – unikanie nadmiernego otwierania ust, żucia twardych pokarmów i redukcja stresu, który może nasilać bruksizm.
Iniekcje dostawowe
- Kwas hialuronowy – poprawia smarowanie i amortyzację w stawie, zwiększając jego ruchomość;
- Glikokortykosteroidy – silnie działają przeciwzapalnie i przeciwbólowo, stosowane krótkotrwale przy silnym bólu;
- Osocze bogatopłytkowe (PRP) – naturalny preparat pozyskiwany z krwi pacjenta, który wspomaga regenerację chrząstki i tkanek miękkich.
Leczenie chirurgiczne
- Artroskopia SSŻ – mało inwazyjny zabieg endoskopowy polegający na oczyszczeniu stawu z uszkodzonych fragmentów tkanek lub osteofitów;
- Chirurgia rekonstrukcyjna – obejmuje zabiegi korygujące, takie jak osteotomia lub artroplastyka, mające na celu przywrócenie prawidłowej struktury stawu;
- Endoprotezoplastyka SSŻ – wymiana uszkodzonego stawu na protezę (częściową lub całkowitą); stosowana w ciężkich przypadkach, gdy inne metody nie przynoszą efektów.
Po każdym zabiegu chirurgicznym konieczna jest rehabilitacja – ćwiczenia ruchowe, masaż, fizykoterapia – która pomaga przywrócić prawidłową funkcję stawu i zapobiega jego usztywnieniu.
Rokowanie. Profilaktyka
W przypadku wczesnego rozpoznania choroby zwyrodnieniowej stawu skroniowo-żuchwowego (SSŻ) i wdrożenia odpowiedniego leczenia rokowanie jest na ogół korzystne. Regularne stosowanie leków, fizjoterapia oraz eliminacja czynników przeciążających staw pozwalają zazwyczaj na zatrzymanie postępu choroby i przywrócenie prawidłowej funkcji żuchwy. Ból stopniowo się zmniejsza, stan zapalny ustępuje, a ruchomość stawu ulega poprawie.
Gorsze rokowanie występuje, gdy choroba została rozpoznana zbyt późno lub gdy pacjent nie przestrzega zaleceń lekarza. W takich przypadkach proces zwyrodnieniowy może postępować, prowadząc do trwałego ograniczenia ruchomości stawu, deformacji żuchwy i przewlekłego bólu.
Czynniki pogarszające rokowanie to:
- zaawansowane zniszczenia powierzchni stawowych;
- długotrwały przebieg choroby bez leczenia;
- współistnienie chorób ogólnoustrojowych, takich jak reumatoidalne zapalenie stawów, osteoporoza czy cukrzyca;
- brak rehabilitacji lub powrót do nawyków przeciążających staw (np. bruksizmu).
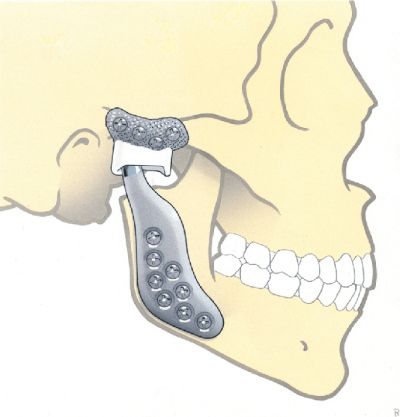
W cięższych przypadkach, gdy leczenie zachowawcze nie przynosi efektów, konieczne może być leczenie chirurgiczne lub całkowita wymiana stawu (endoprotezoplastyka SSŻ). Regularna kontrola lekarska i profilaktyka pozwalają jednak w większości przypadków utrzymać staw w dobrej kondycji i uniknąć interwencji operacyjnej.
Profilaktyka zwyrodnienia stawu skroniowo-żuchwowego
Profilaktyka choroby zwyrodnieniowej stawu skroniowo-żuchwowego (SSŻ) odgrywa kluczową rolę w utrzymaniu prawidłowej funkcji stawu i zapobieganiu jego przeciążeniu. Obejmuje działania zarówno pierwotne (zapobiegające wystąpieniu choroby), jak i wtórne (spowalniające jej postęp oraz ograniczające powikłania).
Profilaktyka pierwotna
Należy ją rozpocząć jak najwcześniej — już w dzieciństwie lub wieku młodzieńczym, gdy kształtuje się układ mięśniowo-szkieletowy.
Zalecane działania:
- regularna aktywność fizyczna – ćwiczenia korekcyjne, pływanie, aqua aerobik oraz miogimnastyka, które wzmacniają mięśnie żucia i poprawiają ich koordynację;
- utrzymywanie prawidłowej postawy ciała – szczególnie podczas pracy przy komputerze i korzystania z telefonu; pochylanie głowy do przodu powoduje napięcie mięśni szyi i zwiększa obciążenie SSŻ;
- unikanie urazów – stosowanie kasku i ochraniaczy szczęki podczas sportów kontaktowych, jazdy na snowboardzie, nartach lub rowerze;
- regularne kontrole stomatologiczne – wczesne leczenie wad zgryzu, bruksizmu i innych zaburzeń, które mogą prowadzić do nadmiernego przeciążenia stawu.
Profilaktyka wtórna
Jeśli choroba już się rozwinęła, celem jest ochrona stawu przed dalszym zużyciem i złagodzenie objawów.
Zalecane działania:
- unikanie żucia twardych pokarmów (orzechów, sucharów, pestek, gumy do żucia) i długiego przeżuwania;
- unikanie nawyków, takich jak gryzienie długopisów czy ołówków;
- kontrolowanie szerokości otwierania ust – np. podczas ziewania, śpiewania czy wizyty u dentysty;
- uzupełnianie braków w uzębieniu protezami lub implantami, aby przywrócić równomierny rozkład sił żucia;
- podczas leczenia stomatologicznego stosowanie przerw w trakcie długich zabiegów oraz używanie podpórek (rozpieraczy lub opasek procowych), które zmniejszają napięcie mięśni i obciążenie stawu.
Dzięki regularnej profilaktyce można znacząco opóźnić rozwój zmian zwyrodnieniowych, a w wielu przypadkach całkowicie uniknąć dolegliwości związanych z SSŻ.
