Definicja choroby. Przyczyny choroby
Alergia na protezy zębowe (ang. allergy to dentures) to reakcja układu odpornościowego na materiały, z których wykonano protezę. Organizm rozpoznaje je jako substancje szkodliwe i próbuje się przed nimi bronić.
Tego rodzaju reakcję określa się czasem jako nietolerancję protezy.
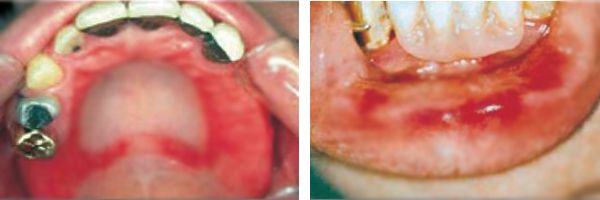
Alergia na protezy zębowe pojawia się, gdy organizm reaguje na materiały, z których wykonano protezę. Najczęściej objawia się pieczeniem i bólem w jamie ustnej, dyskomfortem podczas jedzenia, zmianą smaku, suchością lub nadmiernym wydzielaniem śliny. U niektórych osób występują również objawy ogólne, takie jak ból głowy, rozdrażnienie, zmęczenie, problemy ze snem czy trudności w oddychaniu.
Jak często się zdarza
Alergia na protezy zębowe dotyczy około 6–10% pacjentów, najczęściej osób starszych, u których układ odpornościowy i hormonalny jest osłabiony.
Przyczyny alergii
Reakcję uczuleniową mogą wywołać różne składniki protez:
- akrylany (materiały plastikowe);
- stopy metali;
- plastyfikatory;
- barwniki;
- kompozyty;
- a także kleje, cementy i inne materiały pomocnicze.
Najczęstszymi alergenami są akrylany i metale, zwłaszcza nikiel, który występuje również w aparatach ortodontycznych.
Czynniki ryzyka
- błędy w procesie produkcji protezy (np. nieprawidłowa polimeryzacja materiału),
- wady konstrukcyjne (źle dopasowana proteza, która podrażnia błonę śluzową),
- niewłaściwa higiena jamy ustnej.
Nieprawidłowo wykonana proteza może pękać, zużywać się lub powodować tzw. efekt cieplarniany — wzrost temperatury pod protezą, który prowadzi do rozpulchnienia błony śluzowej i ułatwia przenikanie do organizmu substancji chemicznych (monomerów).
Ryzyko zwiększa się także u osób z chorobami przyzębia i dolegliwościami żołądkowo-jelitowymi, które zakwaszają ślinę.
Alergia może dotyczyć nie tylko pacjentów, ale także dentystów i techników dentystycznych, którzy mają częsty kontakt z materiałami używanymi do produkcji protez.
W przypadku wystąpienia podobnych objawów skonsultuj się z lekarzem. Nie stosuj samoleczenia – to niebezpieczne dla Twojego zdrowia!
Objawy alergii na protezy zębowe
U zdrowej osoby błona śluzowa jamy ustnej jest jasnoróżowa, gładka i błyszcząca, bez oznak stanu zapalnego ani obrzęku.
W przypadku alergii na protezy zębowe błona śluzowa reaguje podrażnieniem, a u pacjenta mogą wystąpić następujące objawy:
- zaczerwienienie, obrzęk i uczucie napięcia w jamie ustnej – najczęściej na dziąsłach, języku, wewnętrznej stronie policzków i warg;w cięższych przypadkach może dojść do obrzęku krtani, który objawia się bólem gardła, zmianą głosu, uczuciem ciała obcego i utrudnionym oddychaniem;
- pieczenie i swędzenie w jamie ustnej;
- suchość lub przeciwnie – nadmierne wydzielanie śliny;
- zmiana smaku;
- drapanie w gardle, mrowienie języka lub ból;
- wysypka na błonie śluzowej jamy ustnej, skórze twarzy lub dłoni;
- drętwienie niektórych obszarów błony śluzowej;
- gorączka w zakresie od 37,5 do 39°C.
Objawy te mogą pojawić się kilka godzin po założeniu protezy lub dopiero po kilku dniach. Nie zawsze są one wyraźne. Alergia może wystąpić nawet po wymianie protezy na nową, wykonaną z materiałów, które wcześniej nie powodowały reakcji uczuleniowej. Zjawisko to określa się mianem efektu kumulacji – stopniowego zwiększania wrażliwości organizmu na alergen.
Patogeneza alergii na protezy zębowe
Główną przyczyną alergii na protezy zębowe jest monomer resztkowy – toksyczna substancja, która pozostaje w plastiku po jego utwardzeniu. W prawidłowych warunkach występuje on w ilości około 0,2%, jednak gdy podczas produkcji protezy zostanie zaburzony proces polimeryzacji, jego zawartość może wzrosnąć nawet do 8%, co znacząco zwiększa ryzyko wystąpienia reakcji alergicznej.
Kiedy materiał protezy ma kontakt z błoną śluzową jamy ustnej, zawarte w nim substancje mogą przenikać do krwi przez drobne naczynia znajdujące się pod nabłonkiem. Organizm traktuje je jako obce i uruchamia reakcję immunologiczną, która prowadzi do stanu zapalnego, obrzęku, podrażnienia, zaczerwienienia oraz obumierania komórek. Jest to reakcja obronna, która niestety może uszkadzać własne tkanki organizmu.
Reakcja alergiczna może mieć charakter miejscowy (ograniczony do jamy ustnej) lub – w rzadkich przypadkach – ogólnoustrojowy, obejmujący różne narządy i układy organizmu. Objawy alergii mogą pojawić się bardzo szybko (w ciągu kilku minut) lub dopiero po wielu latach noszenia protezy. Reakcję uczuleniową może wywołać zarówno sam materiał protezy, jak i związki chemiczne powstające w wyniku kontaktu różnych elementów konstrukcji, np. metalu z plastikiem.
Długotrwałe noszenie protezy bez odpowiedniej higieny zaburza homeostazę jamy ustnej, czyli naturalną równowagę środowiska. Osłabia się odporność błony śluzowej, a liczba bakterii warunkowo chorobotwórczych wzrasta, co sprzyja rozwojowi alergii i stanów zapalnych.
Klasyfikacja i etapy rozwoju alergii na protezy zębowe
Reakcje alergiczne dzieli się na cztery typy, w zależności od tego, w jaki sposób układ odpornościowy reaguje na alergen:
Typ I – anafilaktyczny
To najszybszy i najbardziej niebezpieczny rodzaj reakcji. Organizm wytwarza przeciwciała IgE, które natychmiast wywołują stan zapalny.
Objawy pojawiają się po kilku minutach lub w ciągu 1–6 godzin:
- wstrząs anafilaktyczny (nagły spadek ciśnienia, utrata przytomności);
- obrzęk naczynioruchowy (opuchnięcie warg, powiek, języka, krtani);
- pokrzywka, katar, skurcz oskrzeli, zapalenie spojówek.
Typ II – cytotoksyczny
Układ odpornościowy zaczyna atakować własne komórki krwi, wykorzystując przeciwciała IgG i IgM.
Reakcja rozwija się po 5–15 dniach i może objawiać się:
- spadkiem liczby komórek krwi (cytopenia);
- zapaleniem nerek (kłębuszkowe zapalenie nerek);
- objawami podobnymi do tocznia (gorączka, bóle mięśni i stawów);
- anemią (niedoborem erytrocytów).
Typ III – kompleksów immunologicznych
Przeciwciała IgG i IgM łączą się z alergenem i tworzą kompleksy, które uszkadzają naczynia i tkanki.
Po około 7 dniach może wystąpić pokrzywka, a po 8–20 dniach — zapalenie naczyń (vasculitis).
Typ IV – reakcja opóźniona
Za tę reakcję odpowiadają limfocyty T. Objawy pojawiają się po 1–21 dniach.
Charakteryzuje się alergicznym zapaleniem skóry kontaktowym lub egzemą, czyli zaczerwienieniem i stanem zapalnym skóry lub błony śluzowej w miejscu kontaktu z alergenem.
Do tego typu należy alergia na protezy zębowe, ponieważ rozwija się stopniowo.
Rodzaje protez zębowych i ryzyko alergii:
- Protezy ruchome – pacjent może je samodzielnie zakładać i zdejmować. Stosuje się je przy całkowitej lub częściowej utracie uzębienia. Alergia na nie występuje częściej, ponieważ protezy te nie zawsze są dobrze dopasowane i mogą podrażniać błonę śluzową.
- Protezy stałe – to korony, mosty, implanty, licówki i wkłady. Mocuje się je trwale, a ich celem jest odbudowa zniszczonych zębów lub kilku sąsiadujących.
- Protezy kombinowane (częściowo ruchome) – składają się z części stałej i ruchomej (np. protezy szkieletowe lub protezy na miniimplantach).
Powikłania alergii na protezy zębowe
Jeśli objawy alergii na protezy zębowe są ignorowane przez dłuższy czas, mogą rozwinąć się poważne powikłania obejmujące nie tylko jamę ustną, ale również cały organizm. Długotrwałe działanie alergenu osłabia odporność i sprzyja rozwojowi innych schorzeń.
Najczęstsze powikłania to:
- częste przeziębienia z nasilonymi objawami;
- aktywacja przewlekłych infekcji, takich jak zapalenie zatok, migdałków lub oskrzeli;
- zapalenie dziąseł (gingivitis), objawiające się obrzękiem i krwawieniem;
- zapalenie brodawek dziąsłowych (papillitis);
- toksyczne zapalenie jamy ustnej (stomatitis), będące skutkiem działania substancji chemicznych uwalnianych z materiału protezy;
- nieprawidłowości języka – tzw. „język geograficzny” (plamy na powierzchni) oraz „język pofałdowany”;
- infekcja wirusem opryszczki (herpes) – pojawienie się pęcherzyków na wargach i błonie śluzowej w wyniku osłabienia odporności;
- obrzęk naczynioruchowy (obrzęk Quinckego) – gwałtowne opuchnięcie krtani, które w skrajnych przypadkach może prowadzić do uduszenia;
- wstrząs anafilaktyczny – ciężka reakcja alergiczna objawiająca się przyspieszonym biciem serca, utratą przytomności, drgawkami i skurczem dróg oddechowych.
Przy długotrwałym obrzęku i źle dopasowanej protezie błona śluzowa jamy ustnej może być stale uszkadzana. W takich warunkach łatwo dochodzi do nadkażenia bakteryjnego i rozwoju stanu zapalnego. W skrajnych przypadkach, gdy pacjent przez wiele lat ignoruje objawy i nie wymienia protezy, przewlekły proces zapalny może doprowadzić do powstania zmian nowotworowych.
Na szczęście tego typu powikłania należą do rzadkości. Kluczowe jest szybkie reagowanie na pierwsze objawy – w razie wystąpienia jakiegokolwiek dyskomfortu należy niezwłocznie skontaktować się z dentystą, który ustali przyczynę i wdroży odpowiednie leczenie.
Diagnostyka alergii na protezy zębowe
Jeszcze przed założeniem protezy zębowej stomatolog protetyk przeprowadza szczegółowy wywiad, aby określić ewentualne czynniki ryzyka wystąpienia alergii. Jeśli po zamontowaniu protezy pojawią się objawy takie jak pieczenie, obrzęk czy świąd, należy natychmiast zgłosić się do lekarza. Dentysta przeprowadzi badanie i rozmowę z pacjentem, zdejmie protezę, a po ustąpieniu objawów zleci odpowiednie testy diagnostyczne.
Wywiad lekarski
Podczas rozmowy lekarz zapyta m.in.:
- czy pacjent lub jego bliscy cierpią na choroby alergiczne;
- czy występowały reakcje na leki i po jakim czasie;
- jakie leki pacjent stosował regularnie;
- czy po użyciu maści lub kremów pojawiały się reakcje alergiczne;
- czy pacjent chorował na schorzenia skóry;
- czy ma kontakt zawodowy z metalami lub substancjami chemicznymi, a jeśli tak — z jakimi.
Jeśli pacjent ma już protezę, lekarz zapyta dodatkowo:
- kiedy i jaki rodzaj protezy został założony;
- czy materiał lub konstrukcja były później zmieniane;
- jakie są objawy alergii i od kiedy występują;
- czy objawy zmieniają się w ciągu dnia lub nasilają sezonowo;
- czy istnieje związek między alergią na protezę a zaostrzeniem innych chorób;
- jak objawy ewoluowały w czasie.
Pacjent powinien poinformować lekarza, jeśli nie toleruje określonych metali, np. złota czy niklu — ułatwi to ustalenie, który składnik protezy wywołał reakcję alergiczną.
Badanie i metody diagnostyczne
Podczas badania dentysta ocenia stan błony śluzowej jamy ustnej, zwracając uwagę na zaczerwienienie, obrzęk, nadżerki, wysypkę, pęknięcia, suchość, strupki, pienistą ślinę i inne objawy podrażnienia.
Następnie mogą zostać wykonane testy in vivo lub in vitro:
- In vivo – testy wykonywane bezpośrednio na pacjencie. Do jamy ustnej wprowadza się niewielki element materiału protezy, który styka się ze śluzówką. Pojawienie się reakcji oznacza wynik dodatni. Metody te są szybkie i dość dokładne, ale mogą powodować powikłania, dlatego wykonuje się je wyłącznie pod kontrolą lekarza. W stomatologii rzadko stosuje się również test płatkowy (patch test).
- In vitro – testy laboratoryjne, które są bezpieczniejsze, ponieważ pacjent nie ma bezpośredniego kontaktu z alergenem. Pobiera się wymaz ze śluzówki jamy ustnej lub próbkę krwi, a następnie analizuje w laboratorium pod kątem reakcji immunologicznej.
Diagnostyka różnicowa
Alergię na protezy zębowe należy odróżnić od innych chorób o podobnych objawach, takich jak:
- kandydoza jamy ustnej;
- niedobory witamin;
- cukrzyca;
- choroby przewodu pokarmowego;
- zaburzenia neurologiczne.
W tym celu lekarz może zlecić dodatkowe badania krwi (morfologię, biochemię) oraz skierować pacjenta do odpowiednich specjalistów w celu potwierdzenia diagnozy.
Leczenie alergii na protezy zębowe
Jeśli badania potwierdzą, że objawy nie są wynikiem reakcji alergicznej, lekarz wdraża leczenie objawowe, którego celem jest złagodzenie stanu zapalnego oraz regeneracja błony śluzowej jamy ustnej. W terapii stosuje się różne metody i preparaty, dobierane indywidualnie w zależności od stanu pacjenta i nasilenia objawów.
Najczęściej zalecane środki to:
- płukanie jamy ustnej roztworami antyseptycznymi, takimi jak chlorheksydyna lub napar z rumianku;
- leki przeciwhistaminowe, np. Suprastin, Cetrin, Zodac lub Zyrtec;
- preparaty wzmacniające odporność i działające ogólnoustrojowo – dobierane indywidualnie przez lekarza rodzinnego;
- żele i maści stomatologiczne stosowane przy zapaleniu jamy ustnej, np. Cholisal, Dentamet, Metrogyl Denta;
- sorbenty pomagające usunąć toksyny z organizmu, takie jak Smecta, węgiel aktywowany, Polisorb lub Filtrum.
Wszystkie leki należy stosować zgodnie z zaleceniami lekarza, z uwzględnieniem chorób współistniejących i możliwych interakcji między preparatami. W cięższych przypadkach, zwłaszcza przy nasilonym obrzęku krtani, może być konieczna interwencja chirurgiczna lub hospitalizacja.
W trakcie leczenia pacjent powinien również zadbać o ogólną kondycję organizmu: wysypiać się, unikać stresu oraz stosować zbilansowaną dietę. W razie potrzeby lekarz dietetyk może pomóc dobrać odpowiedni plan żywieniowy wspierający regenerację i odporność.
Rokowanie. Profilaktyka
Samodzielne leczenie alergii, bez usunięcia jej prawdziwej przyczyny, może prowadzić do utrzymującego się dyskomfortu oraz znacznego pogorszenia jakości życia. Długotrwałe ignorowanie objawów zwiększa również ryzyko wystąpienia poważnych powikłań. Przy właściwej diagnozie i odpowiednio dobranym leczeniu rokowanie jest jednak bardzo dobre — objawy stopniowo ustępują, a błona śluzowa jamy ustnej odzyskuje pełną sprawność.
Aby zapobiec nawrotom alergii, warto:
- zgłosić się na korektę protezy w pierwszych dniach po jej założeniu, a następnie odwiedzać dentystę co sześć miesięcy;
- dbać o higienę jamy ustnej — szczotkować zęby dwa razy dziennie, używać nici dentystycznej, płynu do płukania i irygatora, a także regularnie wykonywać profesjonalne czyszczenie;
- wykonywać delikatny masaż dziąseł palcami, aby poprawić krążenie i zmniejszyć ryzyko stanu zapalnego;
- dokładnie czyścić protezę ruchomą po każdym posiłku, a jeśli nie jest to możliwe — przepłukać ją pod bieżącą wodą lub specjalnym środkiem dezynfekującym;
- przy protezie stałej codziennie korzystać z irygatora;
- unikać twardych, ostrych i kwaśnych potraw, które mogą podrażniać błonę śluzową;
- zrezygnować z palenia tytoniu, ponieważ dym spowalnia gojenie i dodatkowo podrażnia tkanki;
- wymieniać protezy co 5–10 lat, w zależności od ich rodzaju i stopnia zużycia (protezy ruchome zwykle częściej);
- w przypadku nagłych objawów alergii natychmiast zdjąć protezę ruchomą i zgłosić się do lekarza; jeśli proteza jest stała — niezwłocznie udać się do dentysty.
Jeśli reakcja alergiczna rozwija się stopniowo, można tymczasowo przyjąć lek przeciwhistaminowy, jednak konieczna jest wizyta u specjalisty w celu ustalenia przyczyny i dalszego leczenia.
Aby zmniejszyć ryzyko rozwoju alergii, osoby z predyspozycjami genetycznymi — czyli te, które same doświadczyły reakcji alergicznych lub mają alergików w rodzinie — powinny wybierać protezy wykonane z materiałów hipoalergicznych, np. ceramiki. Materiały te nie zawierają metali ani substancji chemicznych, które najczęściej wywołują uczulenie, dzięki czemu są znacznie bezpieczniejsze dla pacjentów wrażliwych.
