Czym jest ropień dziąsła? W tym artykule omówimy najczęstsze przyczyny jego powstawania, a także metody diagnostyki i leczenia, które pomagają skutecznie pozbyć się stanu zapalnego i zapobiec jego nawrotom.
Definicja choroby. Przyczyny choroby.
Ropień dziąsła to stan zapalny, w przebiegu którego w tkance dziąsła tworzy się kieszonka wypełniona ropą. W wyniku działania bakterii okoliczne tkanki ulegają rozpadowi, a w ich miejscu powstaje jama wypełniona zakażoną wydzieliną.
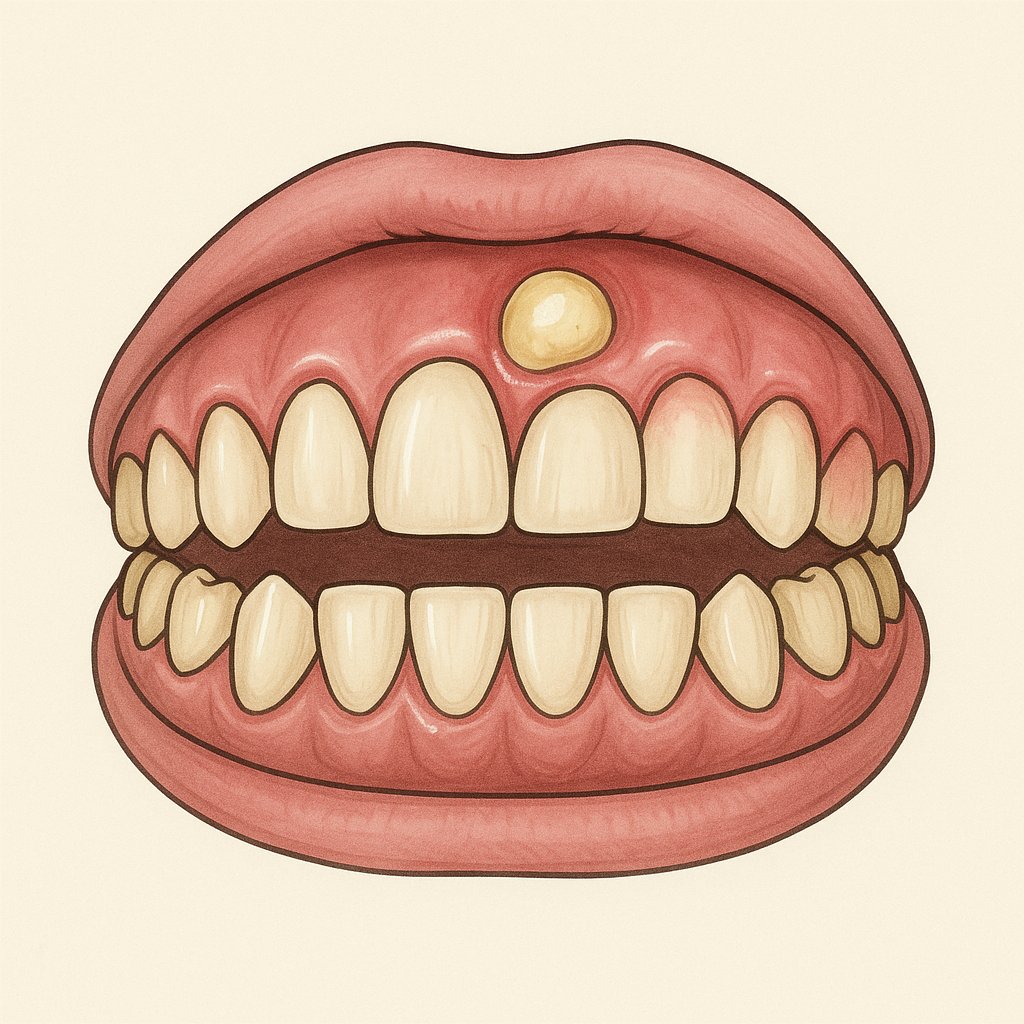
Przyczyny ropnia dziąsła:
1. Najczęściej ropień dziąsła rozwija się w wyniku zapalenia tkanki znajdującej się między zębem a kością, w której ząb jest osadzony. Ten rodzaj stanu zapalnego nazywany jest ropniem przyzębia (abscessus periodontale).
2. Drugą częstą przyczyną powstawania ropnia dziąsła jest zaostrzenie przewlekłego zapalenia dziąseł, potocznie nazywanego paradontozą. W zaawansowanym stadium choroby w tzw. kieszonkach przyzębnych gromadzą się bakterie i produkty infekcji, co prowadzi do powstawania ropy oraz nasilenia stanu zapalnego.
3. Złamanie zęba. Może wystąpić w wyniku urazu lub rozpadu jego struktury od wewnątrz. W zależności od miejsca pęknięcia ropień może rozwinąć się w różnych częściach dziąsła. Jeśli uszkodzony ząb nie zostanie usunięty lub odpowiednio leczony na czas, rozwój stanu zapalnego jest nieunikniony.
4. Zapalenie tkanek wokół implantu zębowego, czyli periimplantitis, może rozwijać się zarówno w okolicy korony, jak i głębiej – w obrębie struktur podtrzymujących implant. Jeśli dojdzie do uszkodzenia implantu lub otaczających go tkanek, w miejscu tym może utworzyć się ropień.
W przypadku wystąpienia podobnych objawów należy skonsultować się z lekarzem. Nie podejmuj prób samodzielnego leczenia – może to być niebezpieczne dla Twojego zdrowia!
Objawy ropnia dziąsła
Objawy ropnia dziąsła można podzielić na dwie grupy: ogólne – dotyczące całego organizmu, oraz miejscowe – ograniczone do jamy ustnej.
Objawy ogólne nie zawsze występują, jednak gdy się pojawią, mogą obejmować: osłabienie, dreszcze oraz gorączkę.
Objawy miejscowe występują prawie zawsze:
- Ból w okolicy zęba, nasilający się podczas nagryzania lub zaciskania zębów.
- Trudności w czyszczeniu zębów szczoteczką lub irygatorem – każde dotknięcie dziąsła powoduje silny ból.
- Ostry ból podczas żucia, który może utrudniać spożywanie posiłków.
- Zgrubienie na dziąśle, w którego wnętrzu z czasem gromadzi się ropa.
- Obrzęk, zaczerwienienie, uczucie ciepła i ból przy dotyku w miejscu przejścia między ruchomą a nieruchomą częścią dziąsła.
- Z czasem ropa może przedostać się na zewnątrz, tworząc przetokę (otwór), przez którą wydobywa się jej zawartość.
Jeśli zapalenie dotyczy implantu: Jeśli stan zapalny dotyczy implantu, dziąsło staje się zaczerwienione, obrzęknięte i bolesne, a gryzienie sprawia trudność. Z czasem w tkankach może pojawić się zgrubienie, które następnie przekształca się w ropień.
Jeśli ząb lub implant jest złamany: Jeśli ząb lub implant ulegnie złamaniu, pojawia się ruchomość konstrukcji oraz ostry ból podczas próby sprawdzenia jej stabilności.
Jak rozwijają się objawy
Najpierw w tkance dziąsła pojawia się zgrubienie (naciek). Dziąsło gwałtownie czerwienieje, staje się bolesne nawet w spoczynku, a ogólne samopoczucie pacjenta ulega pogorszeniu. Następnie zgrubienie przekształca się w jamę wypełnioną ropą – to właściwy etap rozwoju ropnia. W tym czasie ból i inne objawy nasilają się.
Z czasem ropa wydostaje się na zewnątrz, najczęściej samoczynnie przez przetokę lub po zabiegu chirurgicznym. Po opróżnieniu ropnia pacjent zwykle odczuwa wyraźną ulgę i poprawę samopoczucia.
Patogeneza ropnia dziąsła
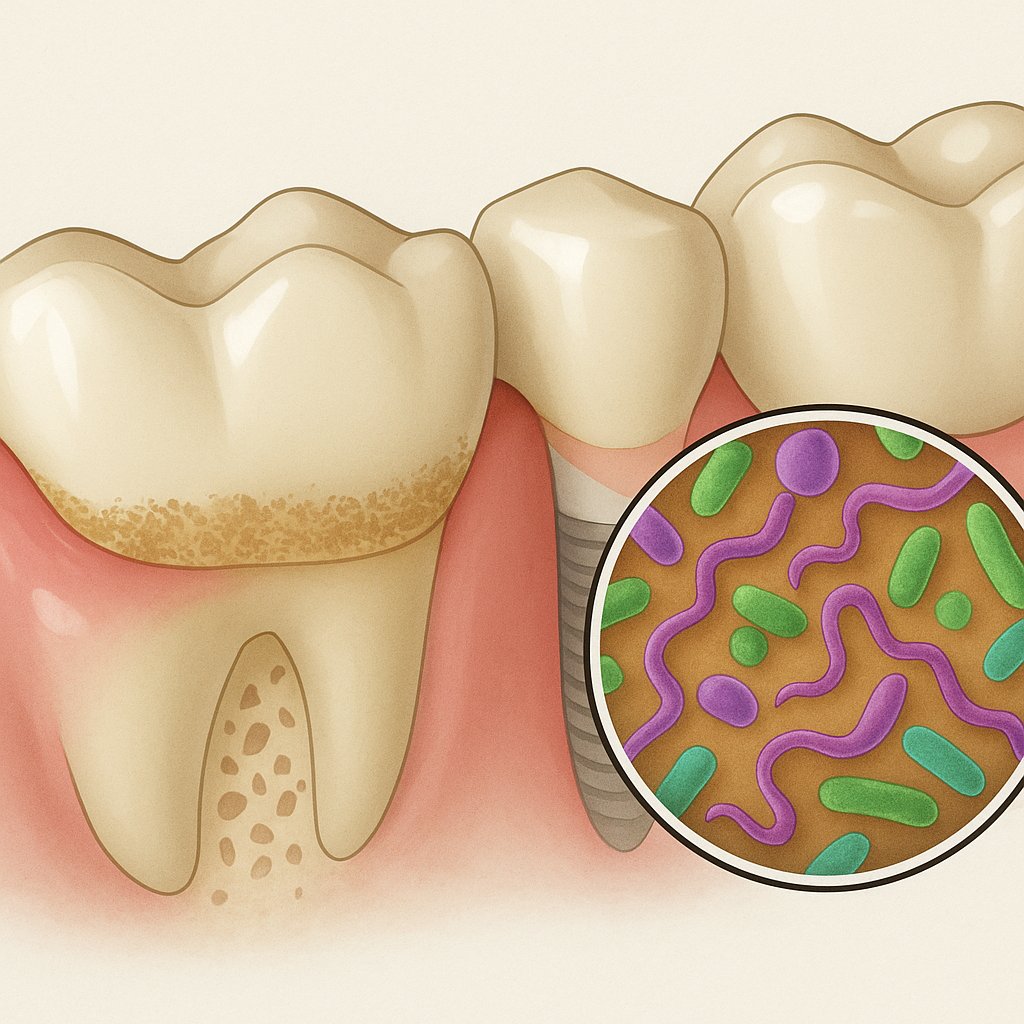
Główną przyczyną powstawania ropnia dziąsła są szkodliwe drobnoustroje bytujące w jamie ustnej. Bakterie te w sprzyjających warunkach przenikają w głąb tkanek przyzębia, wywołując stan zapalny i gromadzenie się ropy.
Najczęściej wykrywa się takie bakterie jak:
- Bacteroides forsythus (u około połowy pacjentów);
- Porphyromonas gingivalis (50% przypadków);
- Fusobacterium nucleatum (44% przypadków);
- Aggregatibacter actinomycetemcomitans (około 39%);
- Prevotella intermedia (około 39%) i inne.
Często bakterie te nie działają pojedynczo, lecz w połączeniu z innymi drobnoustrojami:
- Grzybami Candida (44% przypadków);
- Bakteriami Enterobacter (39%);
- Streptococcus intermedius (13%);
- Peptostreptococcus micros (13%);
- Staphylococcus aureus (28%).
Rozwój choroby zależy od tego, gdzie dokładnie rozpoczyna się stan zapalny.
1. Ropień z tkanek wokół korzenia zęba (przyzębia)
Jeśli kanały zęba zostały leczone nieprawidłowo, w ich wnętrzu pozostają bakterie. Szybko się namnażają i wokół wierzchołka korzenia rozwija się stan zapalny. Organizm próbuje się bronić, tworząc nową tkankę ziarninową, która zastępuje kość. Jednak w czasie zaostrzenia ta tkanka ulega rozpadowi i przekształca się w ropę. Z czasem proces obejmuje kość i dochodzi do dziąsła – najpierw jako zgrubienie, a następnie jako ropień.
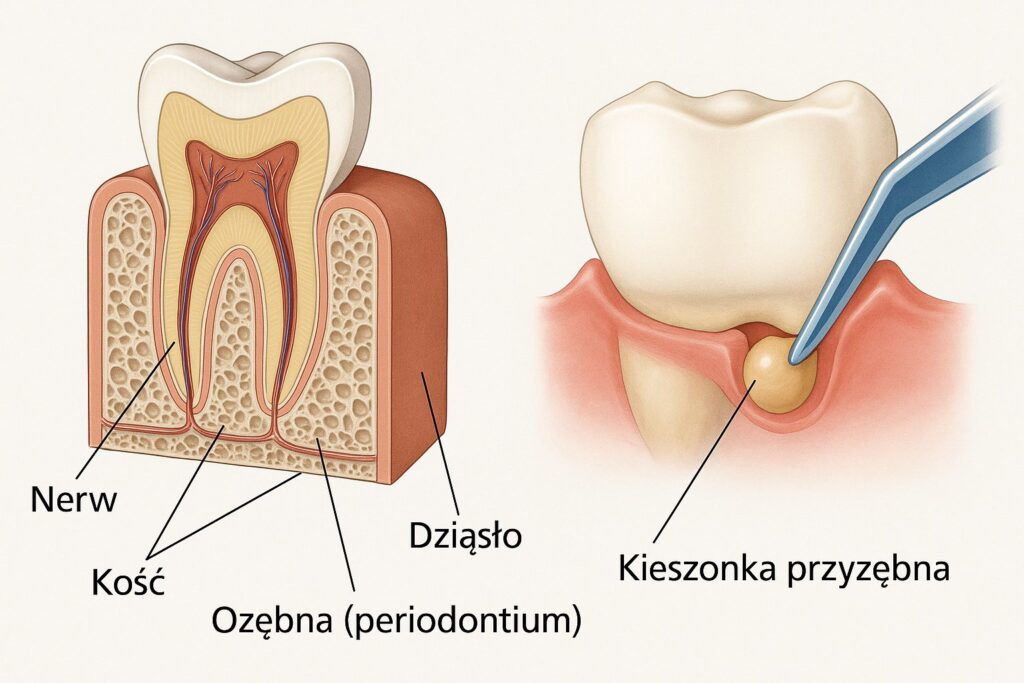
2. Ropień z kieszonki przyzębnej.
Przy silnym zapaleniu dziąseł (paradontozie) u podstawy zęba tworzą się kieszonki. Zalega w nich płytka i kamień nazębny, a bakterie szybko się namnażają. Organizm broni się, wysyłając komórki odpornościowe, które niszczą kość. Kość stopniowo ulega rozpuszczeniu, a kieszonki stają się coraz głębsze. Jeśli ropa nie ma ujścia, tworzy się ropień.
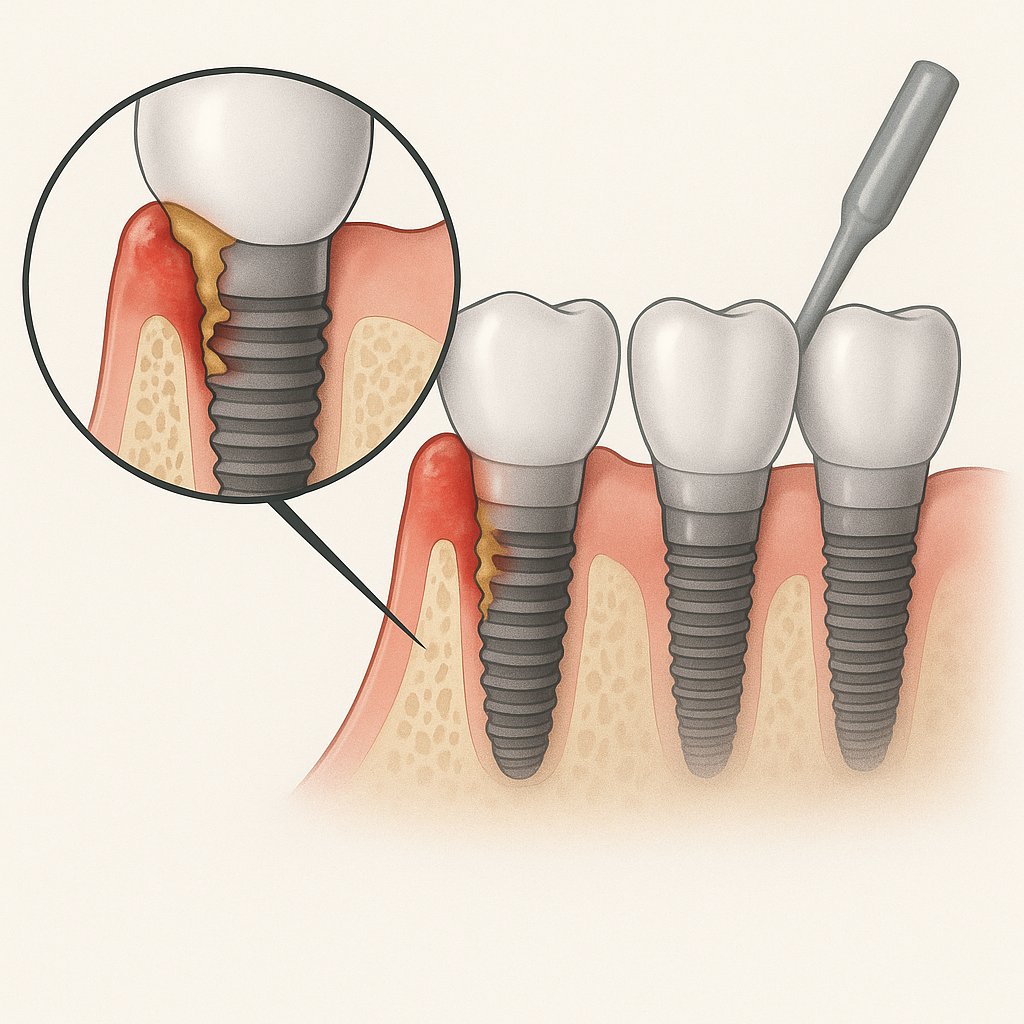
3. Ropień w okolicy implantu (periimplantitis).
Na powierzchni implantu tworzy się płytka bakteryjna, która powoduje zapalenie dziąseł wokół konstrukcji. Proces przypomina paradontozę, lecz sięga głębiej – bezpośrednio do kości. Początkowo ropa gromadzi się w górnej części implantu, w kieszeni wokół niego. Następnie, gdy kość ulega dalszemu zniszczeniu, stan zapalny przesuwa się w dół i może dotyczyć również dziąsła.
Klasyfikacja i etapy rozwoju ropnia dziąsła
W zależności od miejsca, w którym rozwija się stan zapalny, ropień dziąsła dzieli się na dwa główne typy:
- Ropień okołowierzchołkowy – powstaje w tkankach wokół korzenia zęba.
- Ropień przyzębny – rozwija się w kieszonce przyzębnej w zaawansowanych formach paradontozy.
ICD-10 to międzynarodowy system klasyfikacji chorób. W tym systemie ropnie dziąseł przypisuje się do odpowiednich kodów w zależności od lokalizacji i przyczyny.
K04. Choroby miazgi i tkanek okołowierzchołkowych — ropień powstaje jako powikłanie zapalenia przyzębia okołowierzchołkowego.
- K04.6 — ropień okołowierzchołkowy z przetoką;
- K04.60 — przetoka łączy się z zatoką szczękową;
- K04.61 — przetoka otwiera się do jamy nosowej;
- K04.62 — przetoka otwiera się do jamy ustnej;
- K04.63 — przetoka wychodzi na skórę;
- K04.69 — ropień okołowierzchołkowy z przetoką nieokreślony.
K05. Zapalenie dziąseł i choroby przyzębia — ropień jako powikłanie ciężkiej paradontozy.
- K05.20 — ropień przyzębia bez przetoki;
- K05.21 — ropień przyzębia z przetoką.
Wyróżnia się następujące etapy rozwoju choroby:
- Pojawienie się ostrego stanu zapalnego lub zaostrzenie przewlekłego zapalenia w okolicy zęba lub implantu, z towarzyszącym ropnym rozpuszczaniem tkanki kostnej.
- Powstanie twardego nacieku dziąsła, zlokalizowanego na różnych poziomach – w zależności od umiejscowienia procesu.
- Ropienie (powstanie ropnia) – utworzenie jamy wypełnionej ropą w centrum nacieku.
- Ustąpienie ropnia – wytworzenie przetoki i opróżnienie jamy ropnej do jamy ustnej.
Powikłania ropnia dziąsła
Przyczyną powikłań jest osłabienie odporności. Gdy organizm gorzej radzi sobie z infekcją, stan zapalny może się rozprzestrzeniać.
Co może wystąpić przy przewlekłym zapaleniu przyzębia okołowierzchołkowego:
- Zapalenie okostnej szczęki (periostitis)
- Zakażenie kości z jej rozpadem – osteomyelitis
- Zapalenie naczyń i węzłów chłonnych (lymphangitis, lymphadenitis)
Jeśli stan zapalny dotyczy górnych zębów trzonowych i łączy się z zatoką szczękową, może rozwinąć się zapalenie zatoki szczękowej pochodzenia zębowego.
Najgroźniejsze powikłanie to ropnie i ropowice okolicy szczękowo-twarzowej.
Ropowica to rozlane, ropne zapalenie bez wyraźnych granic. Pacjent odczuwa silne osłabienie, a w tkankach pojawia się twardy, bolesny naciek. Bez leczenia zmiana ta może przekształcić się w ropień. W takim przypadku konieczne jest leczenie szpitalne – dożylne podawanie antybiotyków oraz pilny zabieg chirurgiczny w celu otwarcia i oczyszczenia ognisk ropnych.
Powikłania ciężkiej paradontozy – w zaawansowanej postaci paradontozy kość, w której osadzone są zęby, stopniowo ulega zniszczeniu. Zęby stają się ruchome, tracą prawidłowy kontakt i ostatecznie wypadają.
Powikłania periimplantitis – zapalenie wokół implantu prowadzi do stopniowego niszczenia kości. Implant traci stabilność i przestaje spełniać swoją funkcję. W takim przypadku konieczne jest jego usunięcie i ponowne wszczepienie nowego implantu.
Diagnostyka ropnia dziąsła
Rozpoznanie ropnia dziąsła nie jest trudne, ponieważ choroba ma wyraźne objawy miejscowe i ogólne. Aby postawić diagnozę, lekarz przeprowadza wywiad z pacjentem, pyta o dolegliwości oraz analizuje zdjęcie rentgenowskie.
| Zaostrzenia przewlekłego zapalenia przyzębia | 1. Przy zaostrzeniu paradontozy dziąsła zaczynają mocniej krwawić, pojawia się więcej osadu nazębnego oraz nieprzyjemny zapach z ust. 2. Przy brzegu dziąsła jednego lub kilku zębów tworzy się naciek. 3. Następnie powstaje jama wypełniona ropą, która zaczyna wydobywać się z kieszonki przyzębnej. 4. Na zdjęciu rentgenowskim widoczne jest zniszczenie tkanki kostnej między zębami oraz w przegrodach międzykorzeniowych. |
| Periimplantitis | 1. Przy periimplantitis dziąsła zaczynają krwawić w okolicy implantu, a także pojawia się ból – zarówno w spoczynku, jak i podczas żucia. 2. W miejscu implantu tworzy się naciek, który – w zależności od etapu – może znajdować się przy brzegu dziąsła lub głębiej, bliżej fałdu przejściowego. 3. Z czasem powstaje ropień, który otwiera się przez przetokę. 4. Na zdjęciu rentgenowskim widoczne jest charakterystyczne kraterowate zniszczenie kości wokół implantu. |
| Złamanie zęba | 1. Przy złamaniu zęba pojawia się ostry ból podczas żucia. 2. Na zdjęciu rentgenowskim widoczna jest wyraźna linia złamania. W miejscu złamania korzenia tworzy się ropień – wyżej lub niżej, w zależności od lokalizacji uszkodzenia. 3. Pojawia się osłabienie, ogólne złe samopoczucie oraz gorączka. Jest to związane z powstaniem ogniska infekcji w jamie ustnej. |
| Chłoniaki nieziarnicze (nowotwory wywodzące się z tkanki limfatycznej) | 1. Najpierw pojawia się bezbolesny obrzęk, a następnie tworzą się owrzodzenia – zarówno miejscowe, jak i bardziej rozległe. 2. W przypadku podejrzenia chłoniaka należy wykonać biopsję oraz przeprowadzić badanie histologiczne i immunocytochemiczne. |
Leczenie ropnia dziąsła
Leczenie ropnia dziąsła zależy od jego przyczyny. Dzieli się je na dwa rodzaje: etiologiczne (usunięcie przyczyny) oraz objawowe (łagodzenie objawów).
Etiologiczne leczenie:
- Przy periodontitis leczenie może przebiegać dwojako: poprzez usunięcie zęba lub ponowne leczenie kanałowe (oczyszczenie, opracowanie i wypełnienie kanału). Nowoczesne metody endodontyczne często pozwalają uratować ząb. Jeśli jednak nie jest to możliwe (np. w przypadku pęknięcia zęba, ciężkiego stanu zapalnego lub wieku pacjenta), ząb należy usunąć.
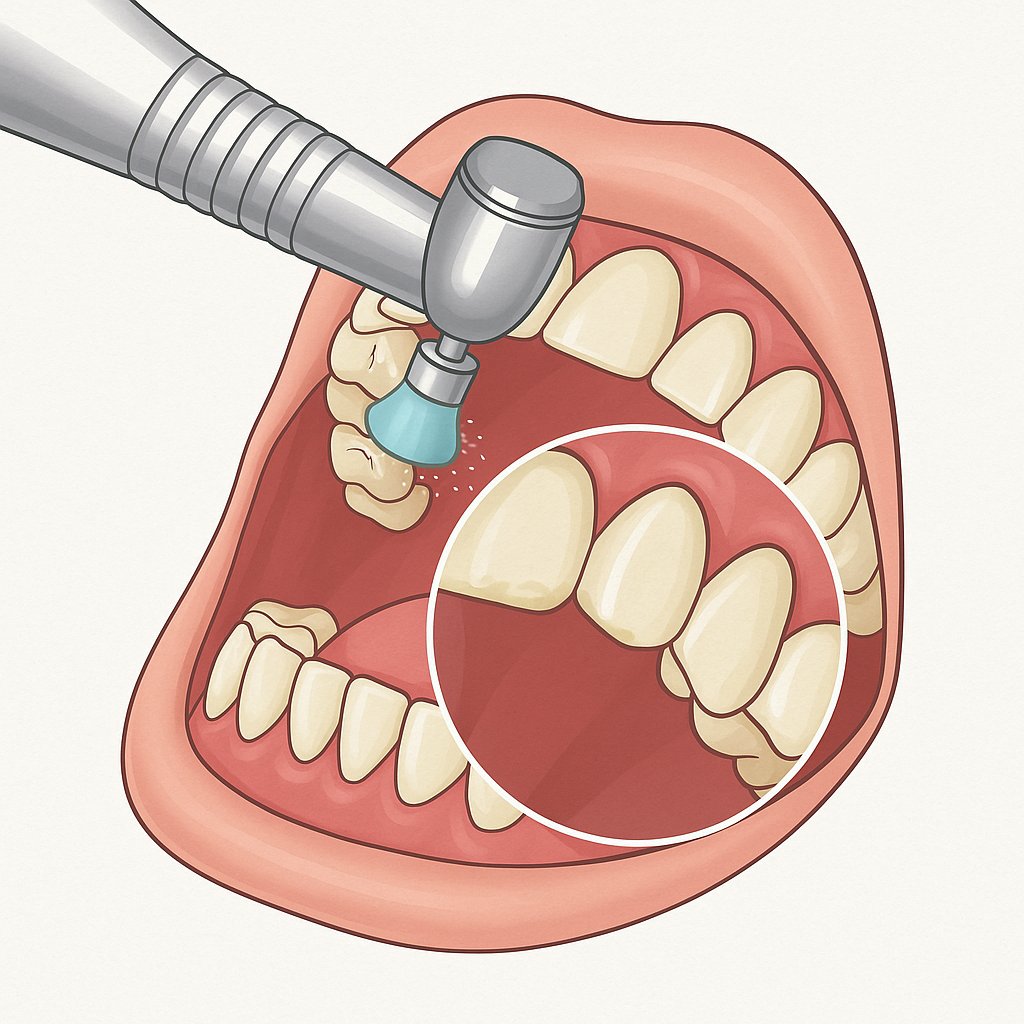
- Przy przewlekłym zapaleniu przyzębia wykonuje się profesjonalne czyszczenie, które usuwa kamień nazębny oraz biofilm bakteryjny.
- Przy periimplantitis usuwa się tkanki objęte stanem zapalnym oraz biofilm bakteryjny z powierzchni implantu. Czasami udaje się zachować implant i przywrócić jego zrost z kością. Jeśli nie jest to możliwe, implant należy usunąć i wykonać augmentację kości.
- Jeśli doszło do złamania korzenia zęba, należy go usunąć. Nowy implant można wstawić od razu (przy jednoczesnym zastosowaniu antybiotyków) lub później – po 3 tygodniach (wczesne odroczenie) bądź po 3 miesiącach (późne odroczenie).
Leczenie objawowe obejmuje nacięcie dziąsła i założenie drenażu na 1–2 dni, aby ropa mogła swobodnie się wydostać.
Leczenie ogólne obejmuje stosowanie antybiotyków i leków przeciwzapalnych w celu zahamowania infekcji. Wybór preparatu, dawki i czasu trwania terapii należy wyłącznie do lekarza. Najczęściej stosuje się: antybiotyki z grupy penicylin (Amoxiclav, Flemoxin Solutab). W przypadku alergii lub oporności bakterii – makrolidy (Sumamed, Rulid) lub fluorochinolony (Ciprofloxacin). Dodatkowo stosuje się również metronidazol (Kleon). Dla ochrony jelit przed powikłaniami zaleca się przyjmowanie Enterolu.
Miejscowo stosuje się środki antyseptyczne: roztwór chlorheksydyny 0,05%, miramistyny 0,01% oraz żele na dziąsła zawierające metronidazol, lewomycynę, linkomycynę, chlorheksydynę, dioksydynę, propolis lub rumianek.
Rokowanie. Profilaktyka
Rokowanie w leczeniu ropnia dziąsła jest zazwyczaj dobre. Po nacięciu ropnia i usunięciu jego przyczyny stan zapalny całkowicie ustępuje. Możliwe są jednak nawroty.
Jeśli ropień powstał przy przewlekłym periodontitis i udało się zachować ząb dzięki leczeniu endodontycznemu, sukcesem jest brak nawrotu choroby. Jeśli jednak stan zapalny powraca – ząb należy usunąć.
W przypadku ciężkiej paradontozy i ropnia przyzębia konieczne jest profesjonalne oczyszczanie oraz stałe utrzymywanie wysokiej higieny jamy ustnej w domu. Bez tego nawroty paradontozy i ropnia są nieuniknione.
Rokowanie przy ropniu spowodowanym periimplantitis zależy od skuteczności leczenia. Jeśli uda się usunąć przyczynę zapalenia i zachować implant – wynik jest pozytywny. Jeśli implant trzeba usunąć, rokowanie również pozostaje dobre.
Środki zapobiegania ropniom dziąseł obejmują:
- Regularnie odwiedzać stomatologa – co najmniej raz na pół roku;
- Wykonywać panoramiczne zdjęcie jamy ustnej przynajmniej raz w roku, aby wykryć choroby we wczesnym stadium;
- Leczyć próchnicę na czas, nie dopuszczając do jej przejścia w zapalenie miazgi, a następnie w periodontitis;
- Wykonywać profesjonalne czyszczenie zębów, aby usuwać kamień i biofilm bakteryjny, które mogą prowadzić do paradontozy;
- Prawidłowo dbać o zęby w domu: używać odpowiedniej szczoteczki do zębów, nici dentystycznej, szczoteczek międzyzębowych oraz irygatora.
Zęby należy myć dwa razy dziennie – rano (zarówno przed, jak i po jedzeniu) oraz wieczorem. W każdej strefie trzeba wykonać 5–7 ruchów wymiatających – od dziąsła w kierunku zęba. Należy czyścić wszystkie powierzchnie: żującą, wewnętrzną (językową lub podniebienną) oraz zewnętrzną (policzkową). Przestrzenie międzyzębowe oczyszcza się za pomocą szczoteczek międzyzębowych, nici dentystycznej i irygatora.
Jeśli w jamie ustnej znajdują się korony lub implanty, wymagają one szczególnej pielęgnacji. Szczególnie przydatny jest irygator, który pomaga usuwać płytkę nazębną między zębami oraz wokół koron i implantów. W przypadku implantów konieczna jest wizyta u stomatologa co pół roku w celu profesjonalnego oczyszczenia.
Jeśli przestrzega się wszystkich zaleceń i eliminuje czynniki sprzyjające, ropień dziąsła praktycznie się nie pojawia.
